
Per utilizzare questa funzionalità di condivisione sui social network è necessario accettare i cookie della categoria 'Marketing'.
Strutture sanitarie: l’esposizione alle radiazioni ottiche artificiali

Roma, 24 Nov – Come segnalato anche nell’articolo “ ROA: la prevenzione del rischio da esposizione alla radiazione UVC”, sono diverse le attrezzature nel comparto sanitario che possono esporre i lavoratori, gli operatori sanitari, alle radiazioni ottiche artificiali.
Per parlarne, partendo più genericamente dai rischi da agenti fisici (radiazioni ionizzanti, campi elettromagnetici, microclima, rumore, vibrazioni, …) nelle strutture sanitarie, è il contenuto di un capitolo contenuto nel primo volume Inail (edizione 2023) dal titolo “ Report azione centrale CCM 2018 - Volume 1. Modello integrato per la valutazione dell’impatto dell’esposizione a fattori di rischio fisico, chimico e biologico sulla salute e la sicurezza degli operatori sanitari”. Un volume che, con riferimento al progetto connesso alle attività del CCM (Centro nazionale per la prevenzione e il controllo delle malattie), si sofferma su vari rischi degli operatori del comparto sanitario.
Torniamo dunque a sfogliare il capitolo dedicato al “Rischio da agenti fisici nelle strutture sanitarie” – curato da Francesco Campanella, Rosaria Falsaperla, Pietro Nataletti, Vincenzo Molinaro e Simona Del Ferraro (Dipartimento Dimeila, Inail) – del corposo volume (Volume 1) Inail. E dopo aver già accennato ai rischi dei campi elettromagnetici ci soffermiamo sull’esposizione alle radiazioni ottiche artificiali con riferimento ai seguenti argomenti:
- Il rischio ROA nelle strutture sanitarie: le sorgenti e gli apparti più a rischio
- Il rischio ROA nelle strutture sanitarie: le lampade germicide e i soggetti sensibili
- Il rischio ROA nelle strutture sanitarie: i laser e la classificazione
Il rischio ROA nelle strutture sanitarie: le sorgenti e gli apparti più a rischio
Il documento indica che le sorgenti di radiazioni ottiche artificiali. (ROA) utilizzate nel comparto sanitario sono riportate nella Tabella 3, che riprendiamo, suddivise tra sorgenti non coerenti e coerenti (laser).
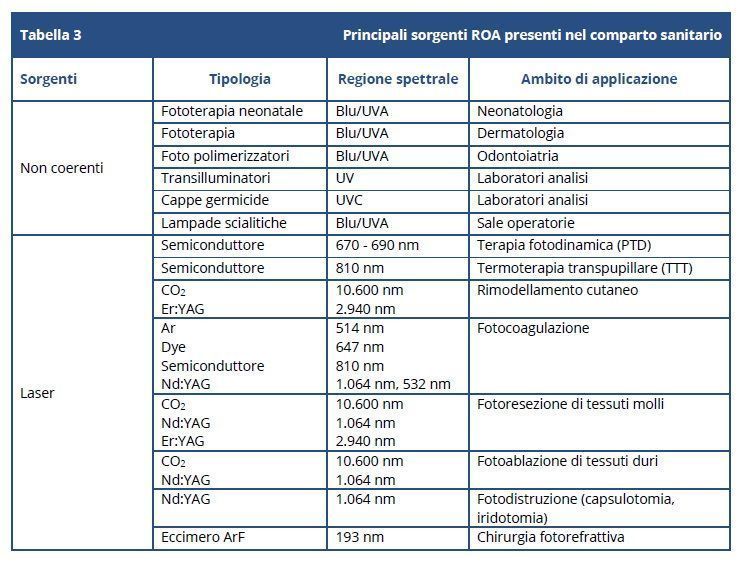
Si indica poi che due apparati “devono essere oggetto di attenta valutazione del rischio da radiazioni ottiche artificiali in ambito sanitario, ai sensi del Capo V del Titolo VIII del d.lgs. 81/2008”:
- le lampade germicide installate in cappe a flusso laminare, ovvero installate a parete o a soffitto,
- i laser.
Il rischio ROA nelle strutture sanitarie: le lampade germicide e i soggetti sensibili
Ci soffermiamo brevemente sulle lampade germicide, tipi particolari di lampade che producono “radiazione ultravioletta con componente spettrale dominante nella regione UV-C, compresa tra 100 e 280 nm di lunghezza d’onda”.
Si indica che la radiazione ultravioletta nella regione UV-C “modifica il DNA o l'RNA dei microorganismi e quindi impedisce loro di riprodursi o di essere dannosi. Per tale motivo viene utilizzata in diverse applicazioni, quali la disinfezione di cibo, acqua e aria”.
Generalmente le lampade germicide installate in cappe sterili di laboratorio o installate a parete per sterilizzare ambienti “sono costituite da lampade al mercurio, con emissione dominante nella riga spettrale a 253 nm (UVC)”. E riguardo, ad esempio, agli effetti nocivi sugli occhi e sulla cute, gli effetti dell’esposizione “dipendono dalla lunghezza d’onda della radiazione incidente, mentre dall’intensità dipendono sia la possibilità che questi effetti si verifichino che la loro gravità”. Una tabella nel volume Inail segnala gli effetti dell’esposizione a UVC su occhi e cute, effetti “che l’applicazione del d.lgs. 81/2008 intende prevenire” (ad esempio, foto cheratite, foto congiuntivite, eritema, tumori cutanei, processo accelerato di invecchiamento della pelle, …). E si ricorda che i limiti di esposizione definiti dal d.lgs. 81/2008 “definiscono i livelli di esposizione non superabili nell’arco della giornata lavorativa, al di sotto dei quali, di solito, non si verificano effetti dannosi di tipo deterministico in soggetti adulti sani, cioè effetti per i quali è nota la soglia di insorgenza e la cui gravità è funzione dell’entità dell’esposizione”.
Mentre nei casi di soggetti ‘particolarmente sensibili’ alla radiazione ottica, “il rispetto dei limiti di esposizione può non essere sufficiente a garantire la prevenzione di effetti avversi indesiderati e si rende perciò necessario, in fase di scelta delle appropriate misure di tutela, approfondire le valutazioni insieme al medico competente e, nel dubbio, adottare, anche in via cautelativa, ulteriori precauzioni e misure di protezione”. E non bisogna dimenticare che la radiazione UV è classificata dallo IARC “come agente cancerogeno in classe 1”. Per gli effetti connessi alla cancerogenesi cutanea “i limiti di esposizione alla radiazione UV non possono e non devono essere considerati come una sorta di linea di sicurezza al di sotto della quale gli stessi effetti non possono verificarsi. Limitare l’esposizione al di sotto della soglia di induzione degli effetti acuti contribuisce comunque a diminuire la dose che ogni lavoratore esposto accumula giorno dopo giorno e quindi implicitamente riduce anche la probabilità o la gravità degli effetti a lungo termine, di cui al momento non è nota una relazione dose/risposta”.
Questo è un elenco, “da ritenersi non esaustivo”, di soggetti particolarmente sensibili al rischio ROA:
- “donne in gravidanza: per quanto disposto agli artt. 28 e 183 del d.lgs. 81/2008 nonché all’art. 11 del d.lgs. 151/2001, in assenza di sicure informazioni reperibili nella letteratura scientifica, sarà cura del medico competente valutare l’eventuale adozione di cautele specifiche;
- minori: in assenza di sicure informazioni reperibili nella letteratura scientifica, sarà cura del medico competente valutare l’eventuale adozione di cautele specifiche;
- albini e individui di fototipo 1;
- portatori di malattie del collagene (sclerodermia e lupus eritematoso nelle sue varie forme, dermatomiosite, poliartrite nodosa, sindrome di Wegener, sindrome antifosfolipidi, ecc.);
- soggetti in trattamento cronico o ciclico con farmaci fotosensibilizzanti (quali ad esempio: antibiotici come le tetracicline ed i fluorochinolonici; antinfiammatori non steroidei come l’ibuprofene ed il naprossene; diuretici come la furosemide; ipoglicemizzanti come la sulfonilurea; psoraleni; acido retinoico; acido aminolevulinico, neurolettici come le fenotiazine; antiaritmici come l’amiodarone);
- lavoratori che abbiano lesioni cutanee maligne o pre-maligne, per esposizioni a radiazioni UV;
- lavoratori affetti da patologie cutanee fotoindotte o fotoaggravate, per esposizioni a radiazioni UV;
- lavoratori affetti da xeroderma pigmentosus”.
Il rischio ROA nelle strutture sanitarie: i laser e la classificazione
Veniamo ora al laser, un dispositivo che “consente di generare radiazione ottica monocromatica, costituita cioè da un’unica lunghezza d’onda, estremamente direzionale e di elevata intensità”.
Tutti i laser sono basati sul medesimo principio fisico: “l’amplificazione coerente dell’intensità luminosa tramite emissione stimolata di radiazione (in inglese Light Amplification by Stimulated Emission of Radiation, da cui l’acronimo laser) e sono tipicamente costituiti da un materiale attivo, le cui proprietà fisiche determinano la lunghezza d’onda della radiazione laser, racchiuso in un contenitore cilindrico le cui basi sono due specchi piani”.
Si indica che esiste una “grande varietà di sorgenti laser (a stato solido, a gas, a coloranti organici, ad eccimeri) che coprono un intervallo di lunghezze d’onda che comprende la radiazione visibile, l’infrarosso e l’ultravioletto. Accanto ai laser in continua (CW), esistono laser che emettono impulsi di grande intensità e breve durata (anche ben al di sotto del picosecondo)”.
Si ricorda poi che un concetto importante per definire il rischio di esposizione ad un’apparecchiatura laser “è quello del LEA (Accessible Emission Limit), che è definito come il livello di radiazione massimo di una sorgente cui può accedere un operatore e determina la pericolosità di un apparato laser, a cui è associata una DNRO (distanza nominale di rischio oculare), distanza di sicurezza oltre la quale non ci sono rischi per l’operatore”.
E con lo studio della “soglia di danneggiamento per l’occhio e la cute in funzione della lunghezza d’onda e della durata dell’esposizione alla radiazione laser”, sono stati “dedotti i criteri che, in base alla lunghezza d’onda e al LEA, cioè alla potenza accessibile da parte dell’operatore, collocano un laser in una certa classe di pericolosità”.
Si segnala poi che con la norma tecnica CEI EN 60825-1:2017, riguardante la sicurezza degli apparecchi laser, è stata aggiornata e rivista la classificazione delle apparecchiature. Sia per la vecchia che per la nuova classificazione – continua il documento – “le classi sono stabilite sulla base dei LEA che descrive i livelli di radiazione emergente da un sistema laser, la cui valutazione permette la collocazione dell’apparecchio nell’opportuna categoria di rischio. La determinazione del LEA deve essere effettuata da parte del costruttore nelle condizioni più sfavorevoli ai fini della sicurezza”. La classificazione dei laser “indica in ordine crescente il loro grado di pericolosità, e le opportune misure preventive e protettive”.
Le classi laser sono 8 e le ultime due classi 3B e 4 “sono le più pericolose; l’utilizzo di laser di questo tipo nelle strutture sanitarie è molto diffuso e richiede una attenta valutazione e gestione del rischio, a partire dalla corretta installazione ed impiego dell’apparato secondo le istruzioni del costruttore e l’adozione di misure tecniche e organizzative di tutela:
- nomina di un Addetto sicurezza laser (ASL);
- censimento di tutti i dispositivi medici che utilizzano un laser e relativi libretti di uso e manutenzione;
- verifica della corretta installazione e utilizzo dei laser secondo le istruzioni del costruttore;
- verifica della classe di rischio dichiarata e dei relativi parametri di sicurezza associati (LEA, DNRO);
- nel caso di laser di classe 3B e/o 4, adozione delle misure organizzative e tecniche indicate nel manuale di istruzioni del costruttore (creazione di una ZLC - zona laser controllata) con la delimitazione fisica e interblocchi di sicurezza su porte e aperture, limitazione del personale ammesso, cartellonistica di sicurezza, DPI oculari per gli addetti, formazione e informazione del personale)”.
Rimandiamo alla lettura integrale del documento Inail che, a questo proposito, riporta ne4l dettaglio la classificazione dei laser ai sensi della norma CEI EN 60825-1:2017 e segnala altri strumenti di approfondimento sul rischio ROA (‘ Portale Agenti Fisici’).
Tiziano Menduto
Scarica il documento da cui è tratto l'articolo:
Inail, Dipartimento di medicina, epidemiologia, igiene del lavoro e ambientale, “ Report azione centrale CCM 2018 - Volume 1. Modello integrato per la valutazione dell’impatto dell’esposizione a fattori di rischio fisico, chimico e biologico sulla salute e la sicurezza degli operatori sanitari”, documento e allegato. Il volume è curato da Giuseppe Campo, Diego De Merich, Giusi Piga e Massimo Spagnuolo (Dimeila, Inail); Coordinamento scientifico: Giuseppe Campo (Inail), Maria Giuseppina Lecce (Ministero della Salute), edizione 2023 (formato PDF, 2.88 MB).
Vai all’area riservata agli abbonati dedicata a “ La valutazione dell’impatto dell’esposizione a fattori di rischio fisico, chimico e biologico sulla salute e la sicurezza degli operatori sanitari”.
Per visualizzare questo banner informativo è necessario accettare i cookie della categoria 'Marketing'



