
Per utilizzare questa funzionalità di condivisione sui social network è necessario accettare i cookie della categoria 'Marketing'.
Come stanno gestendo il rischio Covid-19 gli altri paesi?

In questo momento di emergenza globale dovuta alla diffusione di COVID-19, molti degli enti preposti alla tutela della salute e sicurezza sul lavoro nei vari paesi stanno definendo linee guida per la gestione del rischio COVID-19 nei luoghi di lavoro.
In termini di gestione del rischio, oltre all’importanza cruciale delle misure di igiene personale e del luogo di lavoro, sono sicuramente fondamentali il distanziamento sociale (ove questo non sia possibile bisogna ricorrere all’uso di specifici DPI come ad esempio facciali filtranti FFP2 o FFP3) e l’analisi attenta dei casi di lavoratori a maggior rischio (ad es. lavoratori anziani, lavoratori con particolari problematiche di salute, etc.).
Può risultare utile in questo momento confrontarsi con le modalità di gestione del rischio adottate dagli altri paesi in modo da prendere spunti di miglioramento per la tutela della salute dei lavoratori in Italia.
Guardando la lista dei sei paesi con più contagi (Figura 1), vediamo che, oltre all’Italia, nella classifica compaiono Stati Uniti, Spagna, Germania, Francia e Regno Unito.
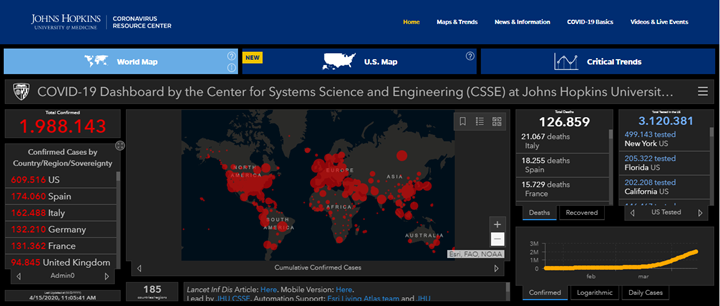
Figura 1: I sei paesi con più contagi (COVID-19 Dashboard by the Center for Systems Science and Engineering (CSSE) at Johns Hopkins University, 15/04/2020)
In questo articolo, ci si focalizza sulle linee guida per la gestione del rischio COVID-19 nei luoghi di lavoro in questi cinque paesi (Stati Uniti, Spagna, Germania, Francia e Regno Unito), analizzando e confrontando in particolar modo i criteri e le metodologie definite per la gestione del rischio e le indicazioni specifiche sul distanziamento sociale e sull’identificazione dei lavoratori a maggior rischio.
ANALISI DELLE modalità di gestione del rischio COVID-19
LA GESTIONE DEL RISCHIO COVID-19 NEGLI STATI UNITI
Negli Stati Uniti, l’agenzia del Dipartimento del Lavoro “Occupational Safety and Health Administration (OSHA)” ha emesso una linea guida sulla gestione del rischio di diffusione di COVID-19 nei luoghi di lavoro[16].
OSHA invita i datori di lavoro a sviluppare un “piano di preparazione e risposta alle malattie infettive”, dove considerare e gestire i livelli di rischio associati ai vari luoghi di lavoro e alle mansioni lavorative che i lavoratori svolgono in tali luoghi.
Nel documento, si riporta una metodologia di valutazione del rischio di esposizione dei lavoratori a COVID-19 individuando quattro classi di rischio (basso, medio, alto e molto alto) in funzione della tipologia di attività svolta, della necessità di un contatto entro 6 piedi (1,8 m) con persone infette o sospettate di essere infette da SARS-CoV-2 e della necessità di contatti ripetuti o estesi con persone infette o sospettate di essere infette da SARS-CoV-2.
Rischio di esposizione molto alto
I lavori a rischio di esposizione molto alto sono quelli con un’alta esposizione potenziale a fonti note o sospette di COVID-19 durante specifiche procedure mediche, post mortem o di laboratorio. I lavoratori in questa categoria includono:
- Operatori sanitari (ad es. medici, infermieri, dentisti, paramedici, tecnici medici di emergenza) che eseguono procedure di generazione di aerosol (ad es. intubazione, procedure di induzione della tosse, broncoscopie, alcune procedure odontoiatriche ed esami o raccolta di campioni invasivi) su pazienti noti o sospetti di COVID-19.
- Personale sanitario o di laboratorio che raccoglie o maneggia campioni da pazienti noti o sospetti di COVID-19 (ad es. manipolazione di colture da pazienti COVID-19 noti o sospetti).
- Operatori che eseguono autopsie, che generalmente comportano procedure di generazione di aerosol, sui corpi di persone note o sospette di avere COVID-19 al momento della loro morte.
Rischio di esposizione alto
I lavori a rischio di esposizione alto sono quelli con un’alta esposizione potenziale a fonti note o sospette di COVID-19. I lavoratori in questa categoria includono:
- Personale di assistenza sanitaria e di supporto (ad es. medici, infermieri e altro personale ospedaliero che deve entrare nelle stanze dei pazienti) esposti a pazienti noti o sospetti di COVID-19. (Nota: quando tali lavoratori eseguono procedure che generano aerosol, il loro livello di rischio di esposizione diventa molto alto.)
- Operatori del trasporto medico (ad es. operatori di veicoli per ambulanze) che trasferiscono pazienti noti o sospetti di COVID-19 in veicoli chiusi.
- Operatori funebri coinvolti nella preparazione (ad es. per sepoltura o cremazione) dei corpi di persone note o sospette di avere COVID-19 al momento della loro morte.
Rischio di esposizione medio
I lavori a rischio di esposizione medio includono quelli che richiedono un contatto frequente e/o stretto con (cioè entro 6 piedi) persone che possono essere infette da SARS-CoV-2, ma che non sono note o sospette di COVID-19. Nelle aree senza trasmissione in corso all’interno della comunità, i lavoratori di questo gruppo a rischio possono avere frequenti contatti con viaggiatori che possono tornare da località internazionali con una trasmissione di COVID-19 diffusa. Nelle aree in cui è in corso la trasmissione all’interno della comunità, i lavoratori di questa categoria possono avere contatti con il pubblico (ad es. nelle scuole, ambienti di lavoro ad alta densità di popolazione e alcuni esercizi commerciali molto frequentati).
Rischio di esposizione basso
I lavori a rischio di esposizione basso sono quelli che non necessitano il contatto con persone note o sospette di essere infette da SARS-CoV-2, né frequenti contatti ravvicinati con (cioè, entro 6 piedi) il pubblico. I lavoratori di questa categoria hanno un contatto professionale minimo con il pubblico e altri colleghi.
Inoltre, per ogni classe di rischio, vengono indicate le misure opportune da attuare (misure tecniche, misure organizzative e dispositivi di protezione individuale).
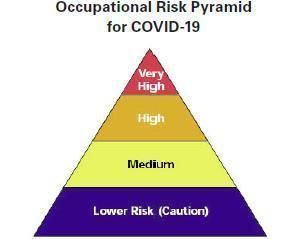
Figura 2: I livelli di rischio di esposizione a COVID-19 (Guidance on Preparing Workplaces for COVID-19, OSHA, March 2020)
OSHA specifica (tramite descrizione delle modalità di trasmissione del virus) che il distanziamento sociale deve essere di almeno 6 piedi (1,8 m).
Per quanto riguarda i lavoratori a maggior rischio, nel documento si fa riferimento alle seguenti condizioni: età avanzata; presenza di patologie croniche, comprese le condizioni immunocompromesse; stato di gravidanza.
LA GESTIONE DEL RISCHIO COVID-19 IN SPAGNA
In Spagna, il Ministero della Sanità “Ministerio de Sanidad”, in collaborazione con l'Istituto Nazionale per la Sicurezza e la Salute sul Lavoro “Instituto Nacional De Seguridad y Salud en el Trabajo (INSST)” ed altri enti preposti/interessati alla salute e sicurezza sul lavoro, ha emesso una linea guida definendo le azioni che devono essere attuate dai servizi di prevenzione delle aziende per far fronte al rischio di esposizione a SARS-CoV-2[1].
Il documento specifica che, siccome l’esposizione al virus può riguardare sia ambienti sanitari che non sanitari, spetta alle aziende valutare il rischio di esposizione e seguire le raccomandazioni in merito che vengono stabilite dal servizio di prevenzione, seguendo le linee guida e le raccomandazioni formulate dalle autorità sanitarie.
Per quanto riguarda la metodologia di valutazione del rischio, il documento specifica che, a seconda della natura delle attività e dei meccanismi di trasmissione di SARS-CoV-2, possiamo stabilire i diversi scenari di rischio in cui i lavoratori possono trovarsi.
In particolare, vengono definite tre classi di rischio:
- Esposizione al rischio: quelle situazioni lavorative in cui può verificarsi un contatto stretto con un caso (sintomatico) probabile o confermato di infezione da SARS-CoV-2.
- Esposizione a basso rischio: quelle situazioni lavorative in cui la relazione che si può avere con un caso probabile o confermato non richiede un contatto stretto.
- Bassa probabilità di esposizione: lavoratori che non hanno contatti diretti con il pubblico o, se li hanno, si trovano a più di due metri di distanza, o hanno misure di protezione collettiva che impediscono il contatto (vetro divisorio, separazione della cabina di guida dell’ambulanza, ecc.).
Per "contatto stretto" con casi probabili o confermati si intende:
- Chiunque abbia fornito assistenza mentre il caso presentava sintomi: operatori sanitari che non hanno utilizzato adeguate misure di protezione, parenti o persone che hanno un altro tipo di contatto fisico simile;
- Conviventi, parenti e persone che sono stati nello stesso luogo di un caso sintomatico a una distanza inferiore a 2 metri per un tempo di almeno 15 minuti.
Vengono poi descritte le misure di prevenzione da attuare (misure di carattere organizzativo e di protezione individuale).
In questo documento si specifica che è fondamentale mantenere un distanziamento sociale di almeno 2 m.
Inoltre, per quanto riguarda l’aspetto fondamentale dei lavoratori a maggior rischio, il documento specifica che devono essere considerate particolarmente suscettibili al rischio COVID-19 le persone con diabete, malattie cardiovascolari, tra cui ipertensione, malattie epatiche croniche, malattie polmonari croniche, malattie renali croniche, immunodeficienze, tumori in trattamento attivo, stato di gravidanza ed età oltre 60 anni.
LA GESTIONE DEL RISCHIO COVID-19 IN GERMANIA
In Germania, dove l’ente preposto alla salute e sicurezza sul lavoro è l'Istituto Federale per la Sicurezza e la Salute sul Lavoro “Bundesanstalt für Arbeitsschutz und Arbeitsmedizin (BAuA)”, troviamo delle indicazioni nella sezione “Risposte alle domande più frequenti su SARS-CoV-2” [2].
In particolare, BAuA specifica che le attività professionali ad alto rischio di infezione da SARS-CoV-2 sono quelle che richiedono il contatto diretto con le persone infette (ad es. negli studi medici o odontoiatrici, negli ospedali o durante il trasporto di pazienti infetti). Inoltre, BAuA specifica che sono attività a rischio alto anche quelle relative ai servizi sociali (dove si svolgono alcune attività in cui non si può escludere il contatto diretto con persone potenzialmente infette) e ai laboratori (dove i campioni sospetti vengono esaminati per la ricerca di agenti patogeni).
In questi casi, che generalmente sono disciplinati dalla specifica legislazione in materia di salute e sicurezza sul lavoro per quanto riguarda il rischio biologico dell’attività stessa, BAuA chiarisce che le misure di prevenzione e protezione possono essere attuate dai datori di lavoro mediante una valutazione dei rischi basata sulle conoscenze disponibili.
Oltre a queste attività, la situazione pandemica influisce anche sulle attività professionali in cui il rischio di infezione in circostanze normali al di fuori di una pandemia svolge un ruolo minore o non ha alcun significato professionale.
BAuA chiarisce che in questo caso, le misure raccomandate per la protezione della popolazione contro le infezioni diventano anche misure di sicurezza sul lavoro. Le misure igieniche e le raccomandazioni comportamentali dell’istituto della salute pubblica “Robert Koch Institut (RKI)” e del Centro Federale per l'Educazione alla Salute “Bundeszentrale für gesundheitliche Aufklärung (BZgA)”, sono le informazioni di riferimento per le misure che devono essere attuate anche nei luoghi di lavoro.
BZgA ha pubblicato anche delle informazioni specifiche per i luoghi di lavoro (per i datori di lavoro e per i lavoratori)[3][4].
In particolare, BZgA specifica che il distanziamento sociale deve essere di almeno 1,5 m.
La lista dei lavoratori a maggior rischio[5][6] è la seguente: età oltre 50-60 anni, malattie cardiovascolari/ipertensione; diabete; malattie croniche delle vie respiratorie, come asma, bronchite cronica, broncopneumopatia cronica ostruttiva; malattie croniche del fegato, come la cirrosi epatica; malattie renali, necessità di dialisi; trapianto di organi; malattie oncologiche; immunodeficienze; assunzione di farmaci che indeboliscono il sistema immunitario.
LA GESTIONE DEL RISCHIO COVID-19 IN FRANCIA
In Francia, il Ministero del Lavoro “Ministère du Travail”, nella sezione “Coronavirus: domande/risposte per le aziende ed i lavoratori” [7], riporta alcune indicazioni specifiche su come debba essere gestito il rischio nei luoghi di lavoro.
In particolare, alla domanda “Cosa devo fare per garantire la sicurezza e la salute del mio personale?”, si risponde chiarendo che, al fine di adottare le misure necessarie per garantire la sicurezza e la tutela della salute del proprio personale, il datore di lavoro deve effettuare la valutazione dei rischi.
Viene anche messo a disposizione un documento (disponibile anche in lingua inglese) con le misure che il datore di lavoro deve attuare per proteggere la salute dei suoi lavoratori[8].
Inoltre, alla domanda “Perché e come posso aggiornare il documento unico di valutazione dei rischi?”, si risponde specificando che, l'aggiornamento del documento unico di valutazione dei rischi previsto dall'articolo R. 4121-2 del Codice del lavoro “Code du travail” è necessario a causa dell'attuale epidemia legata al virus COVID-19 e che esso consente di prevedere adeguate misure di prevenzione e protezione.
Inoltre, nella risposta vengono anche definiti i criteri da seguire specificando che si ritiene che sia necessario il contatto ravvicinato con una persona infetta per la trasmissione della malattia (stesso luogo di residenza, contatto diretto entro un metro con una persona che tossisce, starnutisce o parla per più di 15 minuti in assenza di misure protettive) e che una delle modalità principali di trasmissione del virus è il contatto con le mani non lavate. La combinazione di questi criteri permetterà di individuare il rischio e le misure preventive da attuare.
In Francia è richiesto un distanziamento sociale minimo di 1 m.
Per quanto riguarda i lavoratori a maggior rischio, vengono specificate le seguenti categorie definite dal Ministero della Salute “Ministère des Solidarités et de la Santé” [9]: persone di età pari o superiore a 70 anni; pazienti con un'anamnesi cardiovascolare: ipertensione complicata, storia precedente di ictus o malattia coronarica, chirurgia cardiaca, insufficienza cardiaca in stadio NYHA III o IV; diabete insulino-dipendente; persone con patologie respiratorie croniche; pazienti con malattie renali croniche in dialisi; malati di cancro in trattamento; pazienti immunodepressi per patologia congenita o acquisita; pazienti con cirrosi epatica allo stadio B o C della classificazione di Child-Pugh; persone obese (indice di massa corporea > 40 kg/m2); donne in gravidanza dal terzo trimestre.
LA GESTIONE DEL RISCHIO COVID-19 NEL REGNO UNITO
Nel Regno Unito, dove i due enti preposti alla salute e sicurezza sul lavoro sono Health and Safety Executive (HSE) e Health and Safety Executive for Northern Ireland (HSENI), HSE indica chiaramente che le due autorità preposte alla salute pubblica “Department of Health & Social Care (DHSC)” e “Public Health England (PHE)” stanno gestendo la risposta del governo alla diffusione del coronavirus e rimanda a seguire le loro indicazioni[10].
In questo caso siamo di fronte ad un altro esempio dove le misure di tutela della salute pubblica diventano anche misure di salute e sicurezza sul lavoro.
Nell’Irlanda del Nord, troviamo invece alcune indicazioni precise sulla metodologia da seguire per la valutazione del rischio COVID-19 elaborate da parte di HSENI.
In particolare, HSENI ha prodotto un esempio di valutazione del rischio[11] che mostra il tipo di approccio che una piccola impresa deve seguire in tema di valutazione del rischio COVID-19.
Il documento segue la tipica metodologia indicata da HSE e HSENI per la valutazione degli altri rischi[12][13], ossia non si fa uso di matrici di rischio (ad es. matrici funzione di probabilità e danno) e non si dà nemmeno un valore indicativo generico al livello di rischio (ad es. basso, medio, alto) ma semplicemente si presentano i rischi, le categorie esposte, le misure attuate, eventuali misure aggiuntive da attuare, le figure responsabili della loro attuazione e le tempistiche entro cui agire.

Figura 3: Struttura della tabella di valutazione del rischio (Risk assessment template for COVID-19, HSENI, 26/03/2020)
Nel Regno Unito il distanziamento sociale minimo deve essere di 2 m.
Per l’identificazione dei lavoratori a maggior rischio, possiamo fare riferimento alla seguente lista specificata da PHE [14]: persone di età pari o superiore a 70 anni (indipendentemente dalle condizioni mediche); persone di età minore di 70 anni con una condizione di salute di base elencata di seguito (ovvero chiunque abbia ricevuto istruzioni mediche a sottoporsi ad un vaccino antinfluenzale da adulto ogni anno): malattie respiratorie croniche (ad esempio asma, broncopneumopatia cronica ostruttiva, enfisema o bronchite), malattie cardiache croniche (ad esempio insufficienza cardiaca), malattie renali croniche, malattie croniche del fegato (ad esempio epatite), condizioni neurologiche croniche (ad esempio il morbo di Parkinson, la malattia del motoneurone, la sclerosi multipla, difficoltà di apprendimento o paralisi cerebrale), diabete, problemi alla milza (ad esempio anemia falciforme o asportazione della milza), un sistema immunitario indebolito a causa di condizioni come l'HIV e l'AIDS o medicinali (ad esempio compresse di steroidi o chemioterapia), essere in forte sovrappeso (un indice di massa corporea IMC di 40 o superiore); donne in stato di gravidanza.
Inoltre PHE [15] identifica anche dei soggetti “estremamente vulnerabili” come elencati di seguito: destinatari di trapianto di organi solidi; persone con tumori specifici: persone sottoposte a chemioterapia, persone affette da cancro ai polmoni sottoposte a radioterapia, persone con tumori del sangue o del midollo osseo come la leucemia, il linfoma o il mieloma (in qualsiasi stadio del trattamento), persone sottoposte a immunoterapia o altro trattamento anticorpale per il cancro, persone sottoposte ad altre terapie mirate per il cancro che possono influenzare il sistema immunitario, persone che hanno subito trapianti di midollo osseo o di cellule staminali negli ultimi 6 mesi o che stanno ancora assumendo farmaci immunosoppressori; persone con gravi condizioni respiratorie, comprese tutte le forme di fibrosi cistica, asma grave e broncopneumopatia cronica ostruttiva grave; persone con malattie rare che aumentano significativamente il rischio di infezioni (come la SCID, Immunodeficienza combinata grave); persone sottoposte a terapie immunosoppressive sufficienti ad aumentare significativamente il rischio di infezione; donne in gravidanza con una significativa malattia cardiaca, congenita o acquisita.
CONFRONTO TRA I CINQUE PAESI
Per facilitare il confronto, si riporta una sintesi di quanto presentato per ogni paese (vedi Tabella 1).
Per quanto riguarda i criteri e metodologie di gestione del rischio, possiamo vedere che ci sono approcci diversi nei vari paesi. In particolare, in alcuni paesi (ad esempio Stati Uniti e Spagna) vengono fornite delle metodologie specifiche di valutazione del rischio che il datore di lavoro deve applicare ai fini di una scelta razionale di misure di prevenzione e protezione, mentre in altri (ad esempio Regno Unito, esclusa l’Irlanda del Nord e Germania, escluse le attività dove il rischio biologico è legato alla professione) viene specificato che le misure di prevenzione e protezione sono definite dalle autorità preposte alla salute pubblica che stanno gestendo il rischio per la popolazione generale.
In relazione al distanziamento sociale minimo, possiamo vedere che varia da 1 m (solo in Francia) a 2 m (in Spagna e Regno Unito).
Anche nell’identificazione delle categorie dei lavoratori a maggior rischio vediamo alcune differenze. In particolare, oltre alle differenze nella definizione delle patologie che fanno del lavoratore un soggetto a maggior rischio, vediamo differenze anche in relazione all’inclusione o meno delle donne in stato di gravidanza (ad esempio in Germania non si considera come categoria a maggior rischio) e alla definizione della fascia di età a maggior rischio (ad esempio oltre i 60 anni in Spagna, mentre in Francia e Regno Unito oltre i 70 anni).
CONCLUSIONE
In conclusione vorrei soffermarmi sull’aspetto fondamentale del distanziamento sociale minimo.
Considerando che al lavoro si passano in media 8 ore al giorno e che probabilmente dovremmo convivere ancora per un po’ di tempo con il virus, ritengo che sia opportuno rivedere la distanza di 1 m, adottando a favore di sicurezza un valore di 2 m.
Del resto, anche facendo riferimento alla linea guida dell’Agenzia Europea per la Sicurezza e la Salute sul Lavoro[17], si evince che la distanza da altre persone debba essere di almeno 2 m.
In questo modo potremmo sicuramente tutelare meglio tutti i lavoratori (inclusi quelli a maggior rischio).
| CRITERI E METODOLOGIE DI GESTIONE DEL RISCHIO | DISTANZIAMENTO SOCIALE MINIMO | LAVORATORI A MAGGIOR RISCHIO |
STATI UNITI | I datori di lavoro devono sviluppare un “piano di preparazione e risposta alle malattie infettive”, dove considerare e gestire i livelli di rischio associati ai vari luoghi di lavoro e alle mansioni lavorative che i lavoratori svolgono in tali luoghi. Viene indicata una metodologia specifica di valutazione del rischio che individua 4 classi di rischio (basso, medio, alto e molto alto). | 1,8 m | Si considerano maggiormente a rischio le persone rientranti in una delle condizioni elencate di seguito:
|
SPAGNA | Siccome l’esposizione al virus può riguardare sia ambienti sanitari che non sanitari, spetta alle aziende valutare il rischio di esposizione. Viene indicata una metodologia specifica di valutazione del rischio che individua 3 classi di rischio (Esposizione al rischio, Esposizione a basso rischio, Bassa probabilità di esposizione). | 2 m | Si considerano maggiormente a rischio le persone rientranti in una delle condizioni elencate di seguito:
|
GERMANIA | Per le attività ad alto rischio di infezione da SARS-CoV-2 (ad es. negli studi medici o odontoiatrici, negli ospedali o durante il trasporto di pazienti infetti, servizi sociali, laboratori), dove il rischio biologico è legato alla professione, le misure di prevenzione e protezione possono essere attuate dai datori di lavoro mediante una valutazione dei rischi basata sulle conoscenze disponibili.
Oltre a queste attività, la situazione pandemica influisce anche sulle attività professionali in cui il rischio di infezione in circostanze normali al di fuori di una pandemia svolge un ruolo minore o non ha alcun significato professionale. In questo caso, le misure raccomandate per la protezione della popolazione contro le infezioni diventano anche misure di sicurezza sul lavoro. | 1,5 m | Si considerano maggiormente a rischio le persone rientranti in una delle condizioni elencate di seguito:
|
FRANCIA | Al fine di adottare le misure necessarie per garantire la sicurezza e la tutela della salute del proprio personale, il datore di lavoro deve effettuare la valutazione dei rischi. Inoltre, vengono anche definiti i criteri da seguire specificando che si ritiene che sia necessario il contatto ravvicinato con una persona infetta per la trasmissione della malattia (stesso luogo di residenza, contatto diretto entro un metro con una persona che tossisce, starnutisce o parla per più di 15 minuti in assenza di misure protettive) e che una delle modalità principali di trasmissione del virus è il contatto con le mani non lavate. La combinazione di questi criteri permetterà di individuare il rischio e le misure preventive da attuare. | 1 m | Si considerano maggiormente a rischio le persone rientranti in una delle condizioni elencate di seguito:
|
REGNO UNITO | Si rimanda a seguire le indicazioni del governo che vengono definite in collaborazione con le autorità preposte alla salute pubblica.
In Irlanda del Nord viene richiesto ai datori di lavoro di valutare il rischio (fornendo anche un esempio di modello da seguire). | 2 m | Si considerano maggiormente a rischio le persone rientranti in una delle condizioni elencate di seguito:
Si considerano soggetti “estremamente vulnerabili” le persone rientranti in una delle condizioni elencate di seguito:
|
Tabella 1: Confronto tra i cinque paesi (Stati Uniti, Spagna, Germania, Francia e Regno Unito)
Nikolin Kodheli
Ingegnere, H&S Officer
[1]PROCEDIMIENTO DE ACTUACIÓN PARA LOS SERVICIOS DE PREVENCION DE RIESGOS LABORALES FRENTE A LA EXPOSICIÓN AL SARS‐CoV‐2, 30.03.2020
[5]Informationen und Hilfestellungen für Personen mit einem höheren Risiko für einen schweren COVID-19 Krankheitsverlauf, RKI, 23.03.2020
[7]https://travail-emploi.gouv.fr/actualites/l-actualite-du-ministere/article/coronavirus-questions-reponses-pour-les-entreprises-et-les-salaries
[8]WHICH MEASURES THE EMPLOYER MUST TAKE TO PROTECT THE HEALTH OF HIS/HER WORKERS AGAINST THE VIRUS?, Ministère du Travail, 03.04.2020
[9]https://solidarites-sante.gouv.fr/actualites/actualites-du-ministere/article/coronavirus-qui-sont-les-personnes-fragiles
I contenuti presenti sul sito PuntoSicuro non possono essere utilizzati al fine di addestrare sistemi di intelligenza artificiale.
Per visualizzare questo banner informativo è necessario accettare i cookie della categoria 'Marketing'
Pubblica un commento
| Rispondi Autore: RAFFAELE Giovanni | 16/04/2020 (14:38:06) |
| Pur condividendo parecchie cose, mi permetto però di precisarne altre tipo = Grazie a Dio è proprio vero che non tutti sono e siamo uguali, ogni nazione ha affrontato la situazione covid 19 come ha meglio ritenuto. Certo se prendiamo, per esempio, la Francia che non hanno inteso cimentarsi come l’Italia e la maggior parte delle nazioni dettando (o ancor meglio cercando) regole e principi comuni, non ne veniamo fuori bene. In Francia il governo e chi poteva dettare il da farsi non lo ha fatto, lasciando liberi i soggetti a realizzare interventi secondo proprie esigenze operative e di lavoro, io la vedo un po’ come lavarsene le mani …. Con questo, a parere, non è certamente un buon esempio da seguire o da additare come modello …. tutt’altro…. Poi sulle distanze che ognuno crede sia giusta mantenere (da noi chi dice 1 mt. e chi 2 mt. ) … che dire …. certo più lunga è e meglio sarebbe, ma questo va bene nella vita sociale ma nel mondo del lavoro non sempre distanze più lunghe consentono di coesistere coil lavoro svolto, quindi in tali casi ha notevole forza il rispetto e buon uso dei DPI. | |
| Rispondi Autore: avv. Rolando Dubini | 16/04/2020 (14:45:49) |
| Articolo splendido che ogni RSPP e consulente italiano dovrebbe legge, assimilare e mettere in pratica indicazioni sostanzialmente univoche di paesi che hanno importantissime strutture produttive. | |
| Rispondi Autore: carmelo catanoso | 16/04/2020 (18:58:03) |
| Dubini, mi sa che non hai letto o se hai letto non hai capito. Ci sono stati due distinti modi di affrontare il problema. La differenza la si può notare (raccomando sempre di andarsi a leggere la fonte) tra: - i Paesi che hanno "normato" la situazione d'emergenza pubblicando degli appositi provvedimenti di Igiene Pubblica (come in Italia) a cui tutte le aziende si devono attenere e - quelli che non l'hanno fatto (come la Francia). Per i secondi, le loro autorità gli hanno detto, in sintesi: decidete voi quali misure adottare in funzione delle vostre specificità (ri-valutando i rischi) sapendo che l'OMS dice questo, il nostro ministero della salute dice quest'altro, ecc., ecc. Da noi, invece, l'Autorità Pubblica ha valutato il rischio di contagio e ci ha detto puntualmente cosa fare, chiedendoci di applicare, con norme di legge, le misure decise in funzione delle specificità delle imprese, rappresentando tali misure il massimo delle conoscenze scientifiche disponibili oggi. Questa è la sostanziale differenza che non ci deve trarre in inganno. Evitiamo di far passare quello che hanno fatto in Francia come un comportamento virtuoso rispetto quello che abbiamo fatto in Italia perché non è così, visto che si è partiti da presupposti completamente diversi. Ripropongo le solite due domande a cui Dubini continua a non rispondere: "Quale è la differenza tra un aggiornamento di un DVR integrando quello che mi impongono le Autorità Pubbliche (non posso come datore di lavoro attuare misure diverse) e l'applicazione del Protocollo con le stesse misure contestualizzate in funzione dell'attività dell'azienda e delle specificità della stessa?" "Quando un ente di vigilanza andrà in un'azienda cosa verificherà? Se il Protocollo è concretamente applicato oppure il nome dell'evidenza documentale in cui la contestualizzazione del Protocollo è stata descritta? | |
| Rispondi Autore: Nikolin Kodheli | 16/04/2020 (20:27:39) |
| Buonasera, vi ringrazio per i commenti. Vorrei chiarire alcune cose: - Nell'articolo non viene assolutamente indicata come esempio da seguire la Francia (anzi, tra quelle che richiedono la valutazione del rischio è quella meno chiara). Ad esempio Stati Uniti e Spagna forniscono delle metodologie per la valutazione più chiare. - Viene chiarito nell'articolo che ci sono approcci diversi (la posizione della Germania mi sembra quella più simile all'Italia). - Chiarito che in Italia per la maggior parte delle imprese sia necessaria seguire il Protocollo, ritengo che, se l'Autorità Pubblica ritenesse di aggiornare il documento del 14 marzo, ci sono 2 punti a mio avviso che potrebbe essere opportuno analizzare con attenzione: 1) identificare e chiarire meglio la tutela dei lavoratori a maggior rischio. 2) fare riferimento all' Agenzia Europea SSL (ente che l'Europa finanzia per fornirci consulenza specifica) per il distanziamento di 2 m nei luoghi di lavoro. | |



