Legionella: il batterio, i lavoratori a rischio e la prevenzione

La legionella, secondo il decreto 81/08 è un agente biologico appartenente al gruppo 2, cioè capace di causare malattie in soggetti umani.
Tale batterio si trasmette all’uomo attraverso l’inalazione di aerosol contaminati; per tale ragione tutti i luoghi che implicano un’esposizione ad acqua nebulizzata sono da considerare a rischio. I contesti lavorativi più a rischio di contaminazione sono ospedali, cliniche, case di cura, alberghi, campeggi, impianti per attività sportive, attività termali e in generale tutti i contesti in cui vi è una cattiva progettazione/manutenzione degli impianti di distribuzione dell’acqua.
Le infezioni sostenute dalla Legionella rappresentano oggi un problema di Sanità Pubblica per la frequente presenza del microrganismo nell’acqua calda sanitaria e nell’umidificazione degli impianti aeraulici di case, alberghi, campeggi, centri sportivi, ospedali oltre che nelle torri di raffreddamento degli impianti di condizionamento di grandi edifici e in ogni situazione in cui l’acqua ristagna a temperatura di almeno 25 °C.
Tali infezioni rappresentano infatti una delle nuove emergenze nel campo delle malattie infettive, in particolare, la polmonite (malattia dei Legionari) è in costante aumento, sia in Italia che in Europa, non solo perché sono sempre più frequenti le occasioni di contatto con il microrganismo ma anche perchè c’è maggiore attenzione da parte dei medici alla malattia e la diagnosi è resa più facile dall’ introduzione di test rapidi (antigene specifico nelle urine). È importante però evidenziare che l’aumento è legato a stili di vita e caratteristiche della popolazione che tendono ad amplificare e a favorire la presenza nell’ambiente del microrganismo responsabili, ad aumentare le occasioni espositive, a favorirne la trasmissione all’uomo per l’incremento dei soggetti a rischio.
Il controllo della contaminazione ambientale da Legionella e la prevenzione della Malattia dei Legionari non sono facili, in quanto non esistono al momento soluzioni definitive e standardizzate per prevenire la contaminazione ambientale di Legionella; pertanto è richiesto un lavoro d’equipe con il coinvolgimento di molte professionalità in questo campo.
Una corretta manutenzione e controlli periodici degli impianti idrici possono contribuire alla prevenzione della colonizzazione degli impianti stessi da parte dei batteri. È inoltre consigliabile effettuare un monitoraggio della presenza di legionelle negli impianti di climatizzazione nei sistemi di distribuzione dell’acqua, in particolare per quanto riguarda l’acqua calda.
Un documento della Agenzia europea sulla “Legionella” descrive le condizioni ideali per lo sviluppo della Legionella, i sistemi che ne favoriscono il rischio di esposizione, nonché il controllo dei rischi. Oltre a ciò vengono presentate alcuni specifici casi di prevenzione e gestione di contaminazioni da Legionella, aprendo una panoramica sulle politiche e sulle norme al livello europeo e fornendo casi di buone prassi sul tema. Il documento dà indicazioni utili ai datori di lavoro, esperti di sicurezza e lavoratori impiegati in contesti a rischio su come prevenire e gestire i casi di contaminazione.
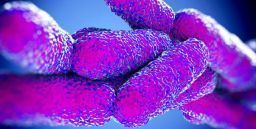
Legionella: il batterio
La legionella è un batterio gram-negativo aerobio, non alcool-acido resistente, di forma cocco bacillare con dimensioni variabile da 0.5 a 0.9 micrometri di larghezza e da 2 a 20 micrometri di lunghezza con uno o più flagelli che ne permettono lo spostamento.
È l’unico genere della famiglia delle legionellaceae.
Questi batteri sono capaci di moltiplicarsi all’interno delle cellule, in particolare nelle amebe libere e nei macrofagi umani. Attualmente le specie conosciute sono una cinquantina e i siero gruppi sono più di 70. Legionella pneumphila è responsabile della maggior parte delle malattie umane. In tutto il mondo la specie L.pneumophila è la più frequentemente implicata nella patologia umana (circa il 90%) e nell’ ambito della specie pneumophila (comprende 15 siero gruppo), il siero gruppo 1 si stima che sia responsabile di oltre l’84 % dei casi. Molto meni frequentemente sono stati segnalati casi da L. longbeachae (3.9%) e L. bozemanii (2.4 %) mentre altre specie sono ancora meno frequenti.
Legionella: serbatoio naturale ed artificiale
La Legionella è presente, generalmente in piccole quantità nella microflora degli ambienti acquatici naturali (laghi, fiumi, falde acquifere, pozzi profondi e sorgenti termali) e in quella degli ambienti artificiali (reti di acquedotto pubblico, impianti idrici dei singoli edifici, piscine) senza che ciò dia luogo ad alcuna patologia, infatti, il batterio è presente in concentrazioni spesso non rilevabili analiticamente. Tra i fattori di rischio ambientali sono di particolare rilevanza la modalità, il grado di intensità dell’esposizione rappresentano dalla quantità di legionelle presenti ed il tempo di esposizione.
Giocano altresì un ruolo importante:
- Alcune caratteristiche dell’acqua:
- Temperature compresa tra 25 ° e 45 °C
- La presenza di alghe ed amebe che forniscono nutrimento e protezione, anche in condizioni di temperatura elevata ed in presenza di biocidi
- Presenza di sostanze biodegradabili che favoriscono la formazione del biofilm
- Concentrazione di alcuni elementi in tracci (ferro, rame, zinco)
- Alcune caratteristiche dell’impianto idrico:
- Fenomeni di ristagno/ostruzione che favoriscono la formazione del biofilm;
- Formazione di incrostazione e depositi calcarei che offrono riparo dai disinfettanti
- Impianto di riscaldamento di tipo centralizzato dotato di estese reti di conduttore, presenze di serbatoi di accumulo dell’acqua e di un sistema di ricircolo
- Fenomeno di usura e corrosione
Legionella: modalità di trasmissione
La legionella si trasmette all’uomo generalmente per l’inalazione di aerosol contaminati, oppure di particelle derivate per l’essiccamento, quindi tutti i luoghi in cui si può entrare a contatto con acqua nebulizzata possono considerarsi a rischio. Le goccioline si possono formare sia spruzzando l’acqua che facendo gorgogliare aria in essa, o per impatto su superfici solide. Più piccole sono le dimensioni delle gocce più queste sono pericolose in quanto possono penetrare più facilmente nelle basse vie aeree, infatti le gocce di diametro inferiore ai 5 micrometri arrivano più facilmente alle basse vie respiratorie.
Legionella: sintomatologia
- La febbre di Pontiac: il nome di riconduce ad un’epidemia acuta febbrile verificatasi nell’omonima località del Michigan (USA) nel 1968. La prima epidemia di febbre di Pontiac è stata causata da L.pneumophila di siero gruppo 1, mentre le epidemie successive sono state attribuite a L. feeleii, L.anisa, L.micdadei. La malattia si manifesta dopo un periodo di incubazione di 1-2 giorni, in forma acuta senza interessamento polmonare, caratterizzata da una sintomatologia simile influenzale che si risolve spontaneamente in 2-5 giorni. I prodomi sono: malessere generale, mialgia e cefalea, seguiti da febbre. Possono essere presenti: diarrea, nausea e lievi sintomi neurologici quali vertigini o fotofobia.
- La polmonite da Legionella “Malattia del Legionario” (definita Legionellosi), dopo un periodo di incubazione variabile da 2 a 10 giorni, si manifesta con interessamento polmonare a carattere lobare clinicamente di discreta o notevole gravità, con o senza manifestazioni extrapolmonari. Il quadro polmonare ha esordio brusco ed è caratterizzato da malessere, cefalea, febbre elevata, tosse non produttiva, dolori toracici e addominali, difficoltà respiratorie e possibile interessamento di altri organi e apparati. La “Malattia del Legionario” è la forma più severa dell’infezione con una letalità media del 10% che può arrivare fino al 30-50% nei casi nosocomiali. La malattia è più frequente nel sesso maschile, nei soggetti con età superiore ai 40 anni, con abitudine al fumo, con patologie croniche delle vie respiratorie e con condizioni di immunodepressione.
Legionella: misure di prevenzione e controllo
La prevenzione delle infezioni da Legionella si basa fondamentalmente su:
- Corretta progettazione e realizzazione degli impianti tecnologici che comportano un riscaldamento dell’acqua e/o la sua nebulizzazione. Sono considerati tali gli impianti idro-sanitari, gli impianti di condizionamento con umidificazione, le torri di raffreddamento e i condensatori evaporativi, gli impianti che distribuiscono ed erogano acque termali, le piscine e le piscine idromassaggio.
- Sull’adozione di misure preventive (manutenzione e disinfezione) atte a contrastare la moltiplicazione e la diffusione di legionella negli impianti a rischio.
Strategie per prevenire la colonizzazione dell’impianto:
- Evitare di installare tubazioni con tratti terminali ciechi e senza circolazione dell’acqua;
- Evitare la formazione di ristagni d’acqua;
- Provvedere ad effettuare la pulizia periodica degli impianti.
- Limitare la possibilità di nicchie biologiche per i microrganismi attraverso la pulizia degli impianti, la prevenzione e la rimozione dei sedimenti dai serbatoi d’acqua calda, bacini di raffreddamento e altre misure igieniche;
- Mantenere efficienti i separatori di gocce montati a valle delle sezioni di umidificazione;
- Controllare lo stato di efficienza dei filtri ed eliminare l’eventuale presenza di gocce d’acqua sulle loro superfici;
Strategie per prevenire la moltiplicazione batterica:
- Controllare, ove possibile, la temperatura dell’acqua in modo da evitare l’intervallo critico per la proliferazione dei batteri (25-55°C);
- Utilizzare trattamenti biocidi al fine di ostacolare la crescita di alghe, protozoi e altri batteri che possono costituire nutrimento per la legionella;
- Provvedere ad un efficace programma di trattamento dell’acqua, capace di prevenire la corrosione e la formazione di film biologico, che potrebbe contenere anche legionelle.
Legionella: misure di prevenzione a lungo termine
- Ottenimento di informazioni preliminari circa il progetto, il funzionamento e la manutenzione dell’impianto idrico.
- Progettare l'impianto in modo da avere ben separate le tubature dell'acqua calda da quelle dell'acqua fredda.
- Programmazione di visite ispettive sull’impianto idrico al fine di: verificare possibili stagnazioni d’acqua, intersezioni tra sistemi di acqua potabile e industriale, effettuare misurazioni delle temperature di accumulo e di mandata dell’acqua calda ad uso sanitario.
- Programmazione di visite ispettive sull’ impianto di climatizzazione al fine di esaminare lo stato degli umidificatori, delle torri evaporative, l’ubicazione delle prese di aria esterna e lo stato delle canalizzazioni.
- Controllo del programma di manutenzione
Legionella: mezzi di disinfezione
Vengono di seguito identificati i mezzi di disinfezione di natura fisica:
- SHOCK TERMICO. Il metodo: Elevare la temperatura dell’acqua a 70-80°C continuativamente per tre giorni e far scorrere l'acqua quotidianamente attraverso i rubinetti per un tempo di 30 minuti. E’ fondamentale verificare che, durante la procedura, la temperatura dell’acqua nei punti distali raggiunga o ecceda i 60°C; se questa temperatura non viene raggiunta e mantenuta la procedura non fornisce garanzie
- TRATTAMENTO TERMICO. Impianti dell’acqua calda mantenuti a temperature di 60°C sono meno frequentemente colonizzati dal batterio della Legionella. L’aumento della temperatura dell’acqua calda è uno dei metodi correntemente adoperato per il controllo della legionella nell’impianto di distribuzione dell’acqua. Una temperatura superiore a 60°C inattiva la legionella in modo proporzionale al tempo di esposizione. Far scorrere l’acqua ad almeno 60° in tutte le uscite per almeno 30 minuti ogni giorno
- LAMPADE A RAGGI ULTRAVIOLETTI. L’irradiazione con luce ultravioletta è un metodo alternativo interessante per la disinfezione dell’acqua potabile. La luce ultravioletta (254 nm) inattiva i batteri producendo dei dimeri di timina nel DNA che ne ostacolano la replicazione. L’applicazione della luce ultravioletta è una modalità di disinfezione che risulta essere maggiormente efficace in vicinanza del punto di impiego.
- FILTRAZIONE. Questa tecnica si basa sull’impiego di filtri da applicare ai punti d’uso (rubinetti, docce) che forniscono acqua esente da legionella. Devono essere puliti, disinfettati e sostituiti con periodicità, altrimenti costituiscono essi stessi un punto critico.
Vengono di seguito identificati i mezzi di disinfezione di natura chimica:
- IPERCLORAZIONE SHOCK. Deve essere effettuata su acqua a temperatura inferiore a 30° (dopo aver atteso il raffreddamento del boiler), con una singola immissione di cloro in acqua fino ad ottenere concentrazioni di cloro residuo libero di 20-50 mg/L in tutto l’impianto, ivi compresi i punti distali. Dopo un periodo di contatto di 2h con 20 mg/L di cloro oppure di 1h con 50 mg/L di cloro, l’acqua viene drenata e nuova acqua viene fatta scorrere nell’impianto fino a che il livello di cloro ritorna alla concentrazione di 0,5-1 mg/L.
- IPERCLORAZIONE CONTINUA. Si ottiene con l’aggiunta continua di cloro che può essere introdotto, di norma, sotto forma di ipoclorito di calcio o ipoclorito di sodio. I livelli residui di cloro in questo caso possono variare a seconda della qualità dell’acqua, del flusso e della decontaminazione dai biofilm, comunque il disinfettante residuo deve essere compreso tra 1 e 3 mg/L
- IONI METALLICI. Rame e argento interferiscono con i sistemi enzimatici della respirazione cellulare e si legano al DNA con un effetto sinergico. Sono aggiunti nell’acqua elettroliticamente o come ioni metallici in quantità pari a 100-400 microgralli /l per il rame e 10-40 micro grammi/l per l’argento
- BIOSSIDO DI CLORO. L'impiego del biossido di cloro è in corso di sperimentazione in alcuni Paesi, ma ancora non vi sono elementi sufficientemente convalidati per un suo impiego sicuro ed efficace. È un gas preparato in situ ed usato per la disinfezione dell’acqua potabile. Riduce notevolmente la crescita di biofilm nelle tubature.
- OZONO. Agisce rapidamente danneggiando il DNA batterico essendo un eccellente biocida. È più efficace del cloro ma non ha potere residuo. Ha un minimo effetto sul biofilm e produce dei sottoprodotti e può danneggiare (ad alte concentrazioni) le tubature.
Le strutture a maggior rischio sono quelle turistico-recettive.
Tutti i gestori di strutture recettive, termali e ad uso collettivo devono garantire l’attuazione delle seguenti misure di controllo:
- La temperatura dell’acqua fredda non dovrebbe essere ≥ 20°. Qualora l’acqua distribuita attraverso la rete acquedottistica superi il suddetto valore si possono creare condizioni per la moltiplicazione di legionella anche in tale rete. Per le strutture alle quali viene richiesta la valutazione del rischio tale criticità deve essere considerata.
- Se possibile, ispezionare periodicamente l’interno dei serbatoi d’acqua fredda: nel caso ci siano depositi o sporcizia, provvedere alla pulizia, e comunque disinfettarli almeno una volta l’anno con 50 ppm di cloro residuo libero per un’ora. La stessa operazione deve essere effettuata a fronte di lavori che possono aver dato luogo a contaminazioni o a un possibile ingresso di acqua non potabile;
- Svuotare, disincrostare e disinfettare i serbatoi di accumulo dell’acqua calda (compresi gli scalda acqua elettrici) almeno due volte all’anno e ripristinare il funzionamento dopo accurato lavaggio.
- Disinfettare il circuito dell’acqua calda con cloro ad elevata concentrazione (cloro residuo pari a 50 ppm per un’ora o 20 ppm per due ore) o con altri metodi di comparata efficacia dopo interventi sugli scambiatori di calore
- Ispezionare mensilmente i serbatoi dell’acqua e le tubature visibili. Accertarsi che tutte le coperture siano intatte e correttamente posizionate.
- Accertarsi che eventuali modifiche apportate all’impianto, oppure nuove installazioni, non creino bracci morti o tubature con assenza di flusso dell’acqua o flusso intermittente. Ogni qualvolta si proceda a operazioni di bonifica, occorre accertarsi che subiscano il trattamento di bonifica anche i bracci morti costituiti dalle tubazioni di spurgo o prelievo, le valvole di sovrappressione e i rubinetti.
- Ove si riscontri la crescita di alghe, protozoi e altri batteri che possono costituire nutrimento per la legionella, utilizzare appropriati trattamenti biocidi.
- Nelle strutture di tipo alberghiero, prima che le camere vengano occupate è necessario far scorrere l’acqua (sia calda che fredda) dai rubinetti e dalle docce per alcuni minuti.
- Mantenere le docce, i diffusori delle docce ed i rompi getto dei rubinetti puliti e privi di incrostazioni, sostituendoli all’occorrenza.
- Negli edifici a funzionamento stagionale, prima della riapertura procedere a una pulizia completa dei serbatoi e della rubinetteria, e far defluire a lungo l’acqua da tutti i rubinetti.
In conclusione, si può affermare che il rischio legionella è molto sottovalutato dagli operatori a contatto con il batterio stesso. In primis sono i datori di lavoro che sottovalutano il reale rischio per i proprio operatori, seguiti dai lavoratori stessi che – poco formati – non eseguono il più delle volte - le corrette procedure e non utilizzano sempre i Dispositivi di protezione che vengono consegnati (mascherina, occhialini, guanti).
Risulta evidente anche la mancata percezione di questo rischio per le persone non esposte professionalmente, poiché bisogna ricordare che è un fattore di rischio anche in materia di sanità pubblica che quindi riguarda la salute della collettività infatti negli ultimi mesi sono aumentati i casi di legionellosi “domestici” (contaminazione impianto idrico artificiale) che purtroppo hanno portato anche delle vittime.
A cura di Pasquale Bernardo, Tecnico della Prevenzione
Pubblica un commento
| Rispondi Autore: AC | 09/01/2019 (09:10:04) |
| Io eviterei di tirare in ballo sempre i datori di lavoro… Il problema della legionella è in primis un problema di salute e igiene pubblica (anche per tipologia di utenti esposti, di loro vulnerabilità a tale agente patogeno e, quindi, livello di rischio), dopo è anche un problema di igiene del lavoro. I primi che sottovalutano il pericolo sono, invece, gli enti e le amministrazioni pubbliche, le ASL in primis. Ho lavorato personalmente in un'azienda che opera su appalti pubblici di gestione di reparti ospedalieri ed RSA e potrei far l'elenco degli Ospedali che non eseguivano i campionamenti sulle acque per verificare la concentrazione del batterio… Anzi, dirò di più: le eseguivamo noi come azienda nei reparti di nostra competenza e, qualora presente, lo comunicavamo alla direzione dell'Ospedale. A fronte di concentrazioni talvolta superiori a 10000 ufc/l, in reparti con utenza avente sistema immunitario totalmente compromesso (es. Hospice), l'Ospedale (ASL) non eseguiva a seguito della segnalazione alcun intervento di shock o bonifica. Per cui, evitiamo di tirare in ballo i datori di lavoro, e invece andiamo a vedere cosa fanno li enti pubblici che dovrebbero tutelare la salute dei cittadini (ripeto, ASL davanti a tutti) | |
| Autore: Gianluca Lesma | 06/02/2019 (16:58:26) |
| Condivido il punto di vista generale. Finchè la problematica Legionella sarà affrontata solo con sguardo tecnico, attento solo a costi, con minimo dispendio di energie.. e non in ottica SALUTE per TUTTI (non solo per i lavoratori dell'azienda o per i pazienti di un ospedale) allora il rischio microbiologico sarà sottovalutato.. Chiudo il commento, invitando ad aggiornare la lista dei mezzi chimici di disinfezione utilizzati per trattamenti a lungo termine. Sarebbe da aggiungere la monoclorammina, presente nelle linee guida del 2015 e negli ultimi anni validata da molteplici studi scientifici italiani e internazionali. | |
| Rispondi Autore: agostino messineo | 10/01/2019 (18:18:54) |
| le posizioni di garanzia sono previste dalla legge e ratificate da centinaia di sentenze della Cassazione Penale. E tra i datori di lavoro ovviamente vi sono anche gli amministratori delle strutture pubbliche che nel caso del commento che precede si evince come (spesso scelti tra esperti di bilanci,finanza e management) possano spesso assumere priorità inadeguate rispetto alle spese da sostenere | |
| Rispondi Autore: G. Vielmi | 12/01/2019 (11:57:38) |
| In un’azienda cliente della bassa bresciana l’ASL ha trovato concentrazioni di legionella nell’impianto idrico degli spogliatoi. Premesso che il nella zona ci sono stati molti casi positivi, il funzionario asl ha contestato il dvr dicendo che tale rischio non era stato analizzato. Essendo un problema nato dall’acquedotto Comunale, mi chiedo fino a che punto il dvr debba prendere in considerazione dei rischi non dipendenti dall’attività svolta ma dipendenti da fattori esterni. In tal caso a poca distanza c’è la base NATO di Ghedi che potrebbe essere origine di problemi dettati dalle tipologie di ordigni immagazzinati... | |



